Що таке амніоцентез
Дата: 03.09.2016
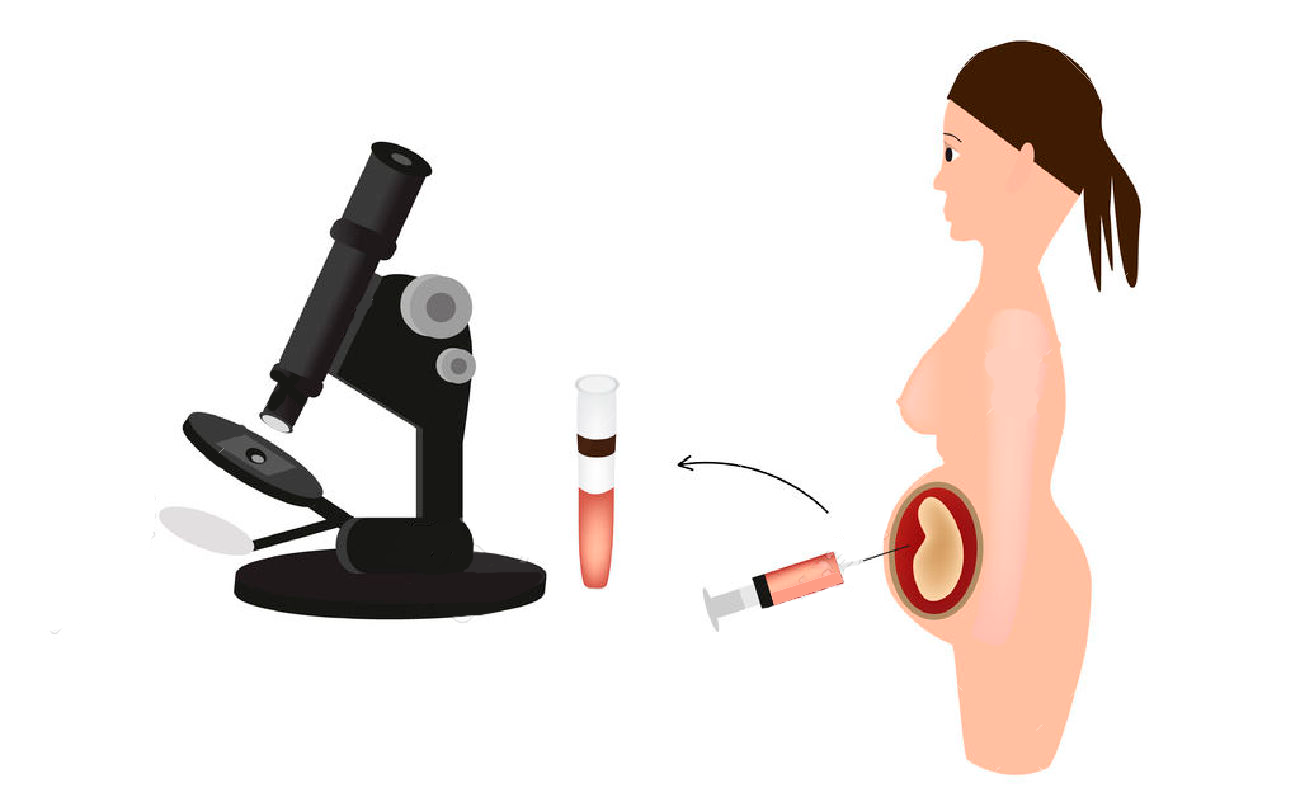
Амніоцентез - це інвазивна процедура, коли робиться пункція живота вагітної жінки для отримання амніотичної рідини. Використовується для генетичних досліджень.
Амніоцентез - це процедура, при якій робиться пункція прозорої та гладкої амніотичної оболонки, для отримання зразка навколоплідних вод (амніотичної рідини), що оточує дитину в утробі матері. Ця рідина містить клітини плоду, що розвивається. Амніоцентез проводиться для лабораторних досліджень, амніоредукцій або введення лікарських засобів в амніотичну порожнину. Цю процедуру можна виконувати на першому, другому та третьому триместрах вагітності. Ранній амніоцентез виконується в першому триместрі вагітності, до 15-го тижня, а пізній - після 15-го тижня вагітності, коли хоріона та амніотична мембрана зливаються.
Амніоцентез найчастіше використовується для виявлення генетичних аномалій, він може допомогти діагностувати або виключити багато можливих уроджених дефектів. Результати можуть також показати стать дитини, оцінити зрілість легень (якщо все зроблено близько до терміну пологів), виявити інфекції в амніотичних рідинах або інші ускладнення вагітності. Найчастіше він використовується, щоб визначити загальні генетичні дефекти (наприклад, синдром Дауна (трисомія по 21 хромосомі), який він виявляє або виключає, і дефекти нервової трубки (наприклад, ущелина хребта і гідроцефалію - водянка головного мозку, надмірне скупчення цереброспінальної рідини в шлуночковій системі головного мозку.) Діти, народжені з ущелиною хребта, мають кістку, не закриту належним чином. сечового міхура та нирок, розумову відсталість.
Які ризики амніоцентезу?
У однієї з кожних 100-200 жінок у результаті амніоцентезу відбувається викидень. Амніоцентез, зроблений протягом першого триместру, дає більший ризик викидня, ніж амніоцентез після 15-го тижня. В однієї з кожних 1000 жінок після амніоцентезу розвивається інфекція матки.
Дізнатися з точністю 99% про ризик хромосомних аномалій, а також стать плода, можна з 9 тижнів вагітності, лише здавши кров з вени. Докладніше про НІПТ-тест.
Як відбувається процедура амніоцентезу?
Амніоцентез робиться у спеціальному приміщенні, з місцевою анестезією або без неї. Якщо використовується місцева анестезія, жінка може відчувати печіння протягом декількох секунд. Також вона може відчувати невеликий біль або спазми, коли лікар вводить голку, та тиск у нижній частині живота, коли навколоплідна рідина взята. Деякі жінки свідчать про відсутність болю чи дискомфорту, але більшість лікарів рекомендують після процедури кілька годин відпочинку.
Процедура зазвичай займає лише кілька хвилин, протягом яких жінка повинна лежати нерухомо. Лікар знаходить плід за допомогою ультразвуку. Насамперед, УЗД робиться для точного визначення положення плода та плаценти. Це дозволяє лікарю визначити найбезпечніше місце, куди потрібно вставити голку. Керуючись УЗД, лікар ретельно вставляє порожню голку через живіт в амніотичну порожнину і витягує приблизно чотири чайні ложки амніотичної рідини, що містить клітини плода, які технік перевірить у лабораторії. Дитина швидко заповнює собою будь-яку кількість рідини, що втрачається. Коли процедуру зроблено, знову робиться УЗД, щоб переконатися, що серцебиття плода залишилося нормальним.
Лікарі рекомендують породіллі спокій, після амніоцентезу їй слід уникати фізичних навантажень (наприклад, підйому тяжкості). Якщо у жінки виникли ускладнення після процедури, у тому числі спастичні болі в животі (непостійні болі, що раптово виникають і нерідко раптово припиняються, змінюють місцезнаходження чи ступінь тяжкості), витік рідини, вагінальні кровотечі або ознаки інфекції, їй слід негайно звернутися до лікаря.
Коли призначають амніоцентез?
Амніоцентез не є обов'язковою діагностичною процедурою під час вагітності. Аналіз зазвичай пропонується лише жінкам із підвищеним ризиком народження дитини із вродженими дефектами. У тому числі жінок, що народжують:
- яким 35 років і більше;
- яким було проведено скринінг-тест (високий ризик);
- у яких були вроджені дефекти під час попередніх вагітностей;
- у яких є сімейна історія генетичних порушень.
- точність 99%, що набагато точніше за класичну діагностику (УЗД та біохімічний скринінг)
- цілком безпечний, на відміну від інвазивних методик - для забору матеріалу на аналіз необхідно просто взяти кров із вени вагітної жінки.
- на ранніх термінах: аналіз можна проводити вже на 9-му тижні вагітності.

Генетик



